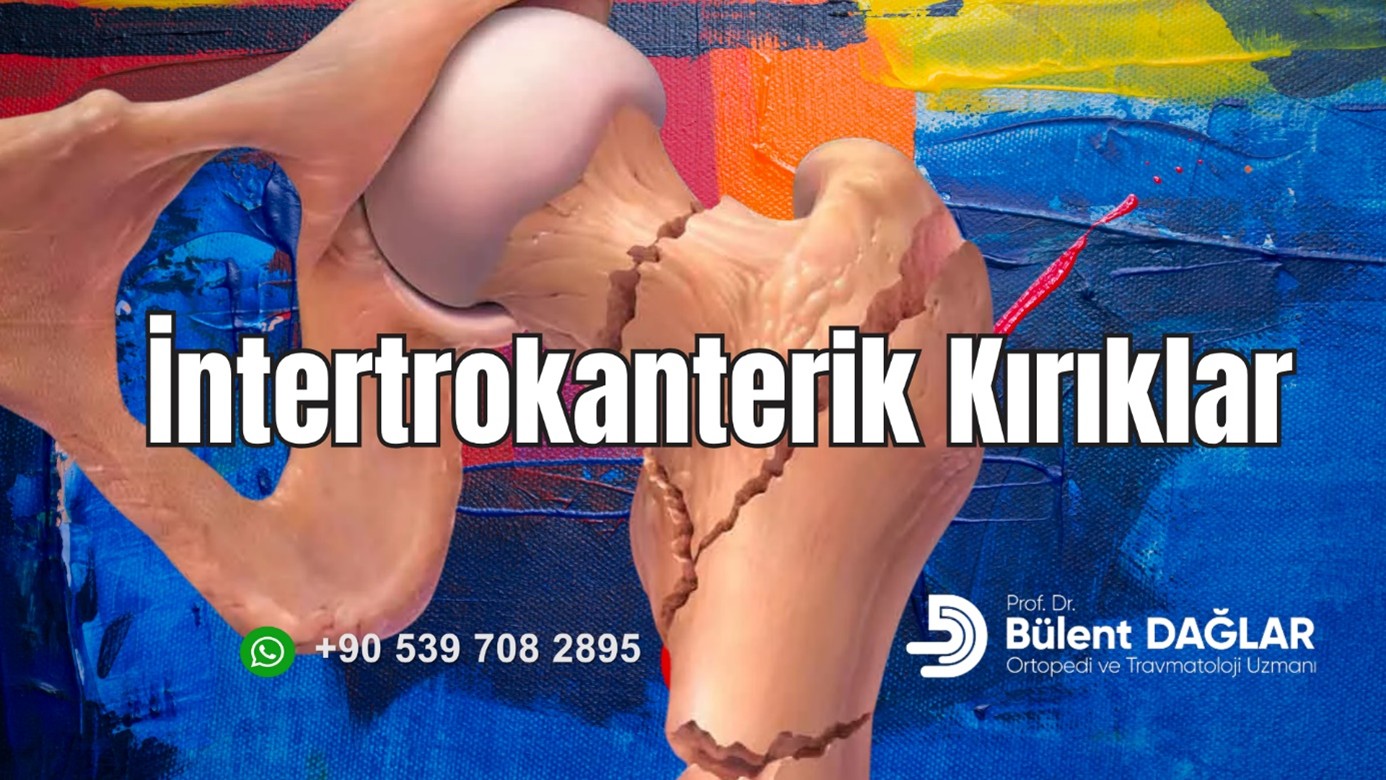
Yaşlılarda Kalça Bölgesinde En Sık Hangi Kırık Görülür?
Yaşlılarda en sık görülen kalça bölgesi kırığı, intertrokanterik kırıklardır. Birçok kaynağa göre, intertrokanterik kırıklar tüm kalça kırıklarının yaklaşık yarısını veya %45-%50’sini oluşturur. Bu kırıklar genellikle osteoporotik kalça kırığı olarak tanımlanır ve yaşlı bireylerde sıkça rastlanan osteoporozdan kaynaklanır. Bu kırıklar, yaşlanan dünya nüfusuyla birlikte sıklığı artan ve ortopedik hizmetler üzerinde büyük bir yük oluşturan bir yaralanma türüdür.
İntertrokanterik kırıklar, yaşlı popülasyonda en sık görülen osteoporotik kalça kırığı türüdür. Yaşlı hastaların vücut fonksiyonlarında genel bir düşüş olması, bu kırıkların sık görülmesinin nedenlerindendir. 75 yaş ve üzeri hastalarda görülme sıklıkları artar
◦ Osteoporoz: İntertrokanterik kırıklar genellikle osteoporotik kalça kırığı olarak tanımlanır. Yaş ilerledikçe kemik kalitesindeki azalma, özellikle 75 yaş ve üzeri hastalarda, komplikasyonların daha yaygın olmasına neden olur.
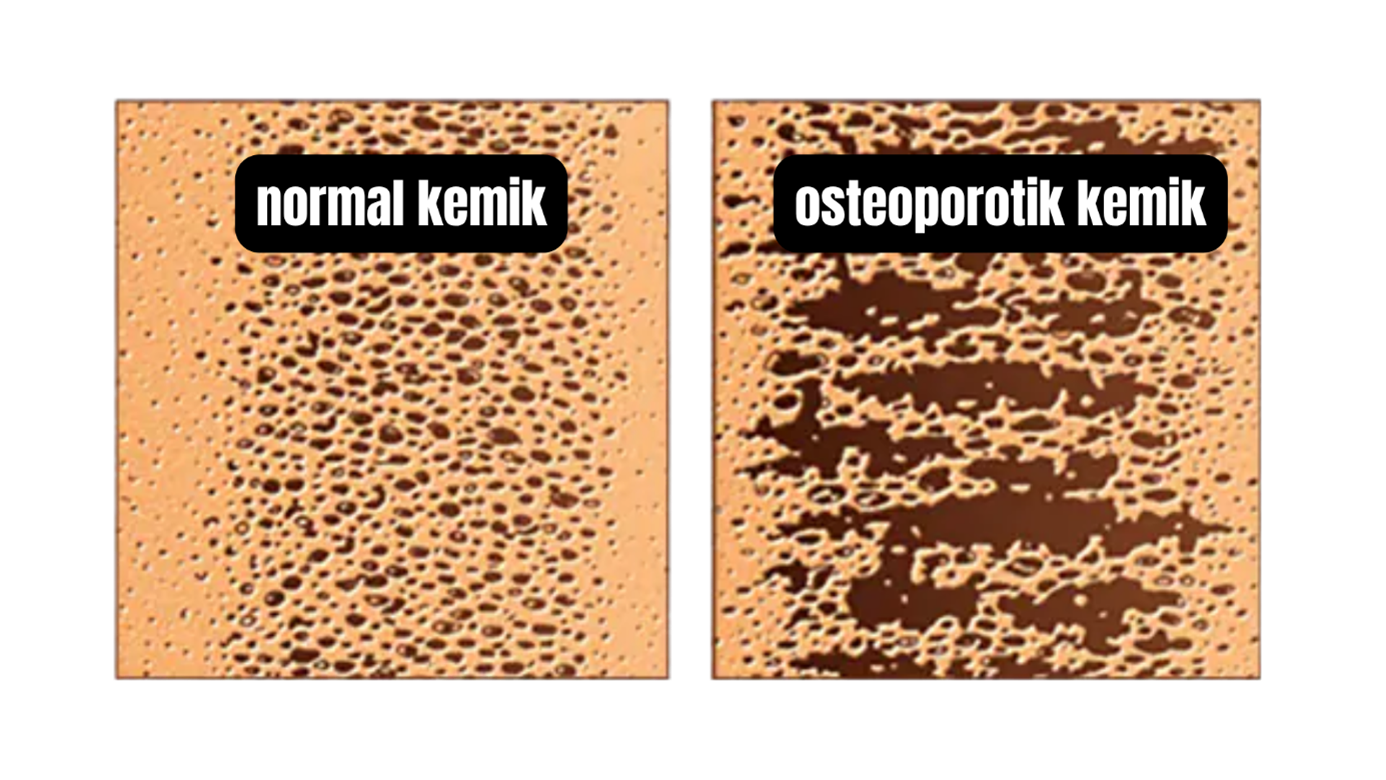
◦ Düşmeler: Genellikle düşük enerjili mekanizmalar, örneğin ayakta durma pozisyonundan düşmeler sonucu meydana gelir.
◦ Yaş: İlerleyen yaş önemli bir risk faktörüdür. 85 yaşın üzerindeki yaşlı hastaların mortalite riski daha genç yaşlılara göre 1.87 kat daha yüksektir.
◦ Kronik Hastalıklar (Komorbiditeler): Hastaların ek hastalıkları ve genel sağlık durumları riski artırır. Charlson komorbidite indeksi (CCI) 3’ün üzerinde olan hastaların mortalite riski 1.63 kat daha yüksektir.
◦ Sarkopeni: Yaşlı hastalarda sarkopeni (kas kaybı) ile birlikte intertrokanterik kırıkların prognozu genellikle kötüdür. Sarkopeni, bir yıl içinde ölüm ve kötü işlevsel sonuçlar için önemli bir risk faktörüdür.
◦ Cinsiyet: Erkeklerde kadınlara göre mortalite riskinin daha yüksek olduğu bildirilse de, bazı çalışmalarda cinsiyetin mortalite için bir risk faktörü olmadığı gözlemlenmiştir.
Femur intertrokanterik kırıklarının sınıflandırılması genellikle düz röntgen bulgularına dayanır ve yaygın olarak Evans, Jensen veya AO/OTA sınıflandırma sistemleri kullanılır. AO/OTA sınıflandırmasında A2.2 ve üzeri kırık tipleri stabil olmayan kırıklar olarak kabul edilir. Yeni geliştirilen sınıflandırma sistemleri arasında, proksimal femur biyomekanik özelliklerine ve travma mekanizmasına dayalı üç boyutlu bilgisayarlı tomografi (3D-CT) tabanlı üç sütunlu (MLP) sınıflandırma sistemi bulunmaktadır.
İntertrokanterik kırıkların tedavisi genellikle cerrahidir ve tedavi seçeneği kırığın stabilitesine bağlıdır. Başlıca cerrahi yöntemler şunlardır:
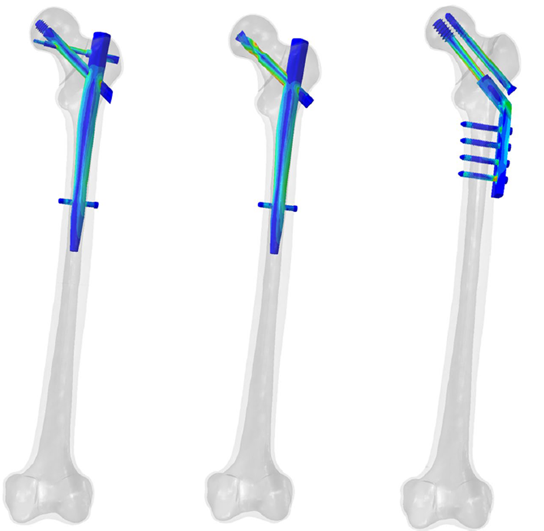
Şekil 1 farklı tespit cihazlarının taşıdığı yükler
◦ Ekstramedüller Fiksasyon Cihazları:
▪ Dinamik Kalça Vidası (DHS – Dynamic Hip Screw): Geleneksel olarak kullanılmıştır. Ancak stabil olmayan kırıklarda yüksek başarısızlık oranlarına sahip olabilir.
▪ Kompresyon Kalça Vidası (CHS – Compression Hip Screw):.
▪ Perkütan Kompresyon Plağı (PCCP – Percutaneous Compression Plate):.
▪ Daha Az İnvaziv Stabilizasyon Sistemi (LISS – Less Invasive Stabilization System):.
◦ İntramedüller Fiksasyon Cihazları (Çiviler): Son yıllarda kullanımı hızla artmıştır. Biyomekanik olarak daha üstün, daha az invaziv ve daha az kan kaybı avantajları sunar.
▪ Proksimal Femoral Nail (PFN – Proximal Femoral Nail):.
▪ Gamma Nail (Gamma Çivisi):.
▪ Proksimal Femoral Nail Antirotasyon (PFNA – Proximal Femoral Nail Antirotation): Daha az kan kaybı ve daha yüksek Harris kalça skorları ile ilişkilendirilmiştir. PFNA, rotasyonel stabiliteyi, açısal stabiliteyi ve kesilmeye karşı direnci artırır.
▪ InterTAN Çivisi: Dinamik kayıcı kompresyon sağlayamayabilir ve iyileşme süresini uzatabilir.
◦ Artropasti (Kalça Protezi): Özellikle yaşlı ve kemik kalitesi kötü olan hastalarda tercih edilebilir. Erken ağırlık taşıma ve mobilizasyon sağlar.
▪ Hemiartroplasti (HA): Asetabular kıkırdağı sağlam olan, düşük aktiviteye sahip ve komorbiditesi olan yaşlı hastalar için düşünülebilir.
▪ Total Kalça Artroplastisi (THA): Ciddi hasarlı eklem kıkırdağı olan veya protez penetrasyonu nedeniyle erozyon oluşan durumlarda daha iyi bir seçenektir.
◦ Çok Disiplinli Yaklaşım: Ortopedi ve geriatri uzmanlarının iş birliğiyle yapılan tedavi, hastanede kalış süresini kısaltabilir ve hem hastane içi hem de uzun vadeli mortaliteyi azaltabilir.
◦ Erken Cerrahi: Yaşlı hastalarda erken cerrahi, fonksiyonu iyileştirme, mortaliteyi azaltma ve yaşam kalitesini artırma üzerinde olumlu etki gösterir.
◦ Traneksamik Asit (TXA): Cerrahi ve toplam kan kaybını önemli ölçüde azaltabilir.
◦ Traksiyon Masası Kullanımı: Bazı çalışmalar, trakşon masası olmadan ameliyatın (yan yatış pozisyonu veya manuel traksiyon gibi) traksiyon masasıyla yapılan ameliyat kadar güvenli ve etkili olduğunu, hatta kurulum süresi açısından daha avantajlı olabileceğini göstermektedir.
İntertrokanterik kırıkların uygun şekilde tedavi edilmemesi veya cerrahi fiksasyonun başarısız olması, önemli engelliliğe ve ağrıya yol açar. Konservatif tedaviler yatak yaraları veya pnömoni (akciğer enfeksiyonları) gibi komplikasyonlara neden olabilir, bu yüzden cerrahi müdahale önerilir. Başarısız tedavi durumlarında ortaya çıkabilecek durumlar şunlardır:
◦ Yüksek Mortalite Oranı: Yaşlı intertrokanterik kırık hastalarında 1 yıllık mortalite oranı %25’e kadar çıkabilir. Bazı kaynaklarda bu oran %14 ila %36 arasında değiştiği belirtilmiştir.
◦ Engellilik ve Yaşam Kalitesinde Azalma: Hastaların aktivite seviyesi ve yeteneği azalır, yaşam kaliteleri düşer.
◦ Nonunion (Kaynama Kusuru) ve Malunion (Kötü Kaynama): Kırığın iyileşmemesi veya yanlış pozisyonda iyileşmesi.
◦ Fiksasyon Başarısızlığı: İmplantın kırılması veya yerinden çıkması.
◦ Uzun Süreli Bakım İhtiyacı: Hastaların neredeyse yarısı uzun süreli bakıma ihtiyaç duyar.
Cerrahi tedavide çeşitli komplikasyonlar görülebilir:
◦ Kan Kaybı: Cerrahi işlemler önemli perioperatif kan kaybı ve kan nakli ihtiyacı ile ilişkilidir.
◦ Ameliyat Başarısızlığı/Tekrar Ameliyat: Kırık tipine, hasta durumuna, redüksiyon ve fiksasyon kalitesine bağlı olarak %0.5 ila %56 arasında değişen başarısızlık oranları bildirilmiştir. Tekrar ameliyat gerektiren durumlar arasında implant arızası, nonunion, malunion, kırık, çıkık, femoral baş nekrozu, posttravmatik artrit ve enfeksiyon bulunur.
◦ İmplant Başarısızlığı (Cut-out, Cut-through, Vida Migrasyonu vb.): Özellikle yetersiz redüksiyon ve fiksasyon ile ilişkilidir. Osteoporotik kemiklerde donanım kırılması veya vida kırılması gibi sorunlar yaşanabilir.
◦ Yanlış Hizalama (Malalignment): En önemli risk faktörüdür ve cerrahi tekniklerdeki gelişmelere rağmen hala görülür.
▪ Rotasyonel Yanlış Hizalama (Rotational Malalignment): Ameliyat sonrası sık görülen ancak tespiti zor bir komplikasyondur. Genellikle distal fragmanın aşırı içe doğru dönmesi (aşırı içe rotasyon) ile sonuçlanır. Stabil kırıklarda daha az, stabil olmayan ve ters oblik kırıklarda daha yüksek görülür.
▪ Valgus/Varus Deformiteleri: Medial veya lateral destek yetersizliğinden kaynaklanabilir.
◦ Enfeksiyon: Yüzeyel veya derin yara enfeksiyonları görülebilir.
◦ Sinir Hasarı: Trakşon masası kullanımına bağlı nörolojik yaralanmalar bildirilmiştir.
◦ Bası Ülserleri: Uzun süreli yatak istirahati veya trakşon masası kullanımıyla ilişkilidir.
◦ Derin Ven Trombozu (DVT) ve Pulmoner Emboli (PE): Genel anestezi indüksiyonunun uzun sürmesi veya genel kan kaybı bu riskleri artırabilir.
◦ Femoral Kanal Çapı Uyumsuzluğu (Nail-Canal Discordance): Aşırı büyük çivi çapı, çivi yerleştirme sırasında iyatrojenik proksimal femur kırıklarına neden olabilir. Küçük çaplı çiviler ise çivi sallanması (nail toggle) riskini artırabilir. Ancak uygun redüksiyon ve fiksasyon sağlandığında bu uyumsuzluğun tedavi sonuçlarını etkilemediği belirtilmiştir.
◦ Ameliyat Süresi ve Radyasyon Maruziyeti: Geleneksel yöntemlerde ameliyat süresi ve floroskopi maruziyeti daha uzun olabilir. Robot destekli cerrahiler bu süreleri azaltma avantajı sunar.
İntertrokanterik kırıkların intramedüller çivileme sonrası rotasyonel yanlış kaynama ne sıklıkta görülür ve risk faktörleri nelerdir?
İntertrokanterik kırıkların (ITF) intramedüller çivileme sonrası rotasyonel malpozisyonu nispeten yaygın bir komplikasyondur. Çalışmalar, hastaların %31.1’inde 15 dereceden büyük bir farkla belirgin rotasyonel deformite görüldüğünü bildirmektedir. Bu malpozisyon vakalarının çoğunda (%91.3), kırık redüksiyonu sırasında distal parçanın aşırı iç rotasyonundan kaynaklanan aşırı iç düzeltme görülür.
Bağlantıdaki videoda intertrokanterik kırık cerrahisi sonrası yanlış kaynama nedeniyle aksayarak ve dışa dönük yürüyen bir hastayı görebilirsiniz. https://youtube.com/shorts/UWy8XPw1vvY
Kırık tipi, rotasyonel hizalamayı önemli ölçüde etkileyen önemli bir faktördür. Stabil kırıklar en düşük anteversiyon farkı değerlerini gösterirken, dengesiz ve özellikle ters eğik kırıklar en yüksek farkları gösterir. Bunun nedeni, dengesiz kırıklardaki arka korteksin parçalanmasının, redüksiyon sırasında ön korteksi azaltmak için yapılan rotasyonel manipülasyonların arka kortekste istenmeyen etkilere neden olabilmesidir. Redüksiyon manevralarına ihtiyaç duyulması da rotasyonel malpozisyon ile istatistiksel olarak anlamlı bir ilişki göstermektedir; daha fazla manevra gerektiren vakalarda daha yüksek deformite insidansı görülür. Yaş, cinsiyet, etkilenen kalça tarafı ve yaralanma mekanizması gibi diğer faktörlerin rotasyonel deformite ile bir korelasyonu bulunmamıştır. Ameliyat içi radyografik görüntülemenin frontal ve sagittal düzlemlerde redüksiyon kalitesini değerlendirmesine rağmen, enine düzlemdeki rotasyonel hizalamayı değerlendirmede yetersiz kalabilir. Bu komplikasyonu önlemek için ameliyat içi 3D görüntüleme veya bilgisayar destekli navigasyon gibi yeni değerlendirme yöntemleri incelenmelidir.
Sonuç olarak, intertrokanterik kırıkların karmaşık doğası ve yaşlı hastalardaki yüksek riskler göz önüne alındığında, doğru tanıya dayalı, hastaya özgü tedavi planlaması ve cerrahi tekniklerin titizlikle uygulanması, hastaların fonksiyonel bağımsızlıklarını geri kazanmaları, yaşam kalitelerini artırmaları ve mortalite riskini azaltmaları için vazgeçilmezdir.
Sağlıkla ve bilgiyle kalın
Prof Dr. Bülent Dağlar